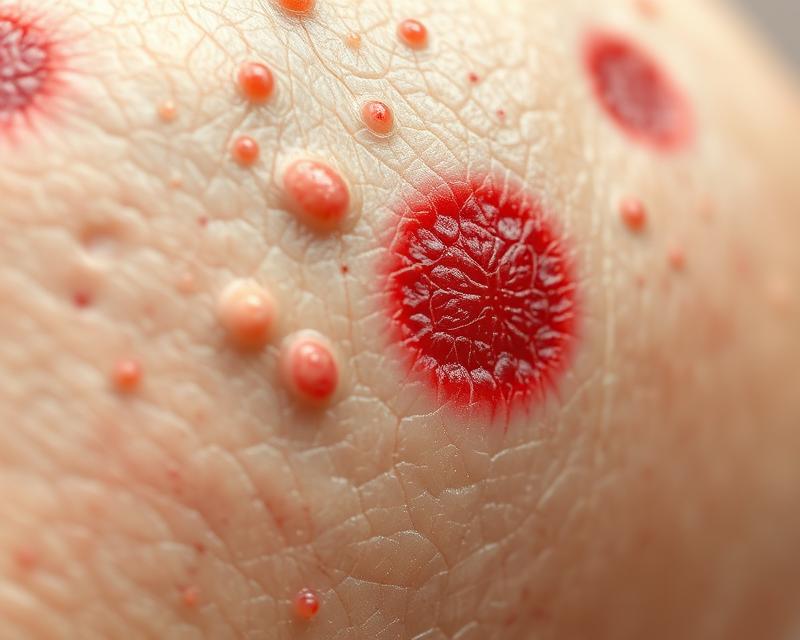
Przewlekłe choroby skóry, objawiające się swędzącymi wykwitami, to problem, który dotyka miliony ludzi na całym świecie. Często są one źródłem nie tylko fizycznego dyskomfortu, ale także wpływają na jakość życia, prowadząc do frustracji i obniżonego samopoczucia. Wykwity skórne mogą przybierać różne formy, od drobnych plamek po rozległe zmiany, a ich rozpoznanie wymaga dokładnej diagnostyki dermatologicznej. Warto zrozumieć, jakie czynniki mogą wywoływać te dolegliwości oraz jakie skuteczne metody leczenia są dostępne, aby móc w pełni cieszyć się zdrową skórą.
Co to jest przewlekła choroba skóry objawiająca się swędzącymi wykwitami?
Przewlekłe choroby skóry to schorzenia, które manifestują się poprzez różnorodne, swędzące zmiany, takie jak plamy, grudki czy pęcherzyki. Często są one efektem stanu zapalnego i mogą wywoływać znaczny dyskomfort. Wśród najpowszechniejszych dermatoz znajdziemy:
- egzemę,
- atopowe zapalenie skóry,
- liszaj.
Egzema to typowa reakcja zapalna, która sprawia, że na skórze pojawiają się swędzące wykwity oraz uczucie suchości. Atopowe zapalenie skóry, które najczęściej dotyka dzieci, zdarza się również u dorosłych. Charakteryzuje się czerwonymi, intensywnie swędzącymi wypryskami, które mogą prowadzić do blizn, jeśli nie zostaną odpowiednio leczone. Z własnego doświadczenia mogę stwierdzić, że wczesne wprowadzenie odpowiedniej terapii znacząco poprawia komfort życia pacjentów.
Liszaj to inna postać przewlekłej choroby skóry, również objawiająca się swędzącymi plamami, często połączona z zapaleniem. Zmiany skórne związane z liszajem mogą wywoływać spory dyskomfort, a także prowadzić do obniżenia jakości życia pacjentów. Kluczowe jest, aby skutecznie je leczyć, co pomaga złagodzić objawy i zmniejsza ryzyko wystąpienia dalszych problemów skórnych. Warto, aby pacjenci regularnie konsultowali się z dermatologiem, aby jak najlepiej dostosować terapię do swoich indywidualnych potrzeb.
Jak rozpoznać typy i objawy wykwitów skórnych?
Rozpoznawanie typów oraz symptomów wykwitów skórnych odgrywa kluczową rolę w efektywnej diagnostyce dermatologicznej. Wykwity skórne dzielą się zasadniczo na dwa główne rodzaje: pierwotne i wtórne.
Wykwity pierwotne pojawiają się bezpośrednio w wyniku procesów chorobowych, dostarczając ważnych informacji o ich charakterze. Do typowych przykładów należą:
- plamy,
- grudki,
- guzki,
- pęcherzyki,
- pęcherze,
- krosty.
Każdy z tych rodzajów wyróżnia się unikalnym wyglądem, co ułatwia ich właściwe rozpoznanie.
Natomiast wykwity wtórne są konsekwencją wykwitów pierwotnych. W ich skład wchodzą zmiany takie jak:
- nadżerki,
- przeczosy,
- pęknięcia,
- rozpadliny,
- łuski,
- strupy,
- owrzodzenia,
- blizny.
Ich obecność może sugerować postępujące procesy chorobowe, które wymagają szczególnej uwagi oraz odpowiedniego leczenia.
W trakcie diagnostyki dermatologicznej istotne jest nie tylko określenie rodzaju wykwitu, ale także ocena dodatkowych objawów, takich jak:
- świąd,
- ból,
- zapalenie.
Precyzyjne rozpoznanie i skategoryzowanie wykwitów może znacznie przyspieszyć postawienie właściwej diagnozy oraz rozpoczęcie odpowiedniego leczenia. Warto mieć na uwadze, że niektóre objawy mogą być subtelne. Dlatego dokładna analiza jest kluczowa dla efektywnego leczenia.
Jakie dermatozy najczęściej powodują przewlekłe swędzące wykwity?
Do najczęściej występujących dermatoz, które powodują przewlekłe swędzenie, zalicza się:
- łuszczycę,
- egzemy,
- atopowe zapalenie skóry.
Łuszczyca charakteryzuje się pojawieniem czerwonych plam pokrytych srebrzystymi łuskami, co często wiąże się z intensywnym dyskomfortem. Egzema objawia się suchą, zapaloną skórą i pęcherzykami, które mogą pękać, prowadząc do mokrych i bolesnych zmian. Atopowe zapalenie skóry to przewlekła przypadłość, której znaczącymi symptomami są silny świąd, suchość oraz czerwone, swędzące plamy, szczególnie w okolicy zgięć łokciowych i kolanowych.
Te schorzenia mogą poważnie wpływać na jakość życia, wywołując nie tylko dyskomfort, ale także problemy ze snem. Leczenie zwykle wymaga wieloaspektowego podejścia. Kluczowe jest stosowanie odpowiednich kremów nawilżających oraz kortykosteroidów, które pomagają w kontrolowaniu objawów. Warto również zwrócić uwagę na czynniki wywołujące, jak alergeny czy stres, co może znacząco wspierać proces leczenia. Z własnego doświadczenia zauważyłem, że regularne śledzenie objawów oraz dostosowywanie terapii do potrzeb pacjenta przynosi znaczną ulgę i lepszą kontrolę nad chorobą.
Jakie czynniki i mechanizmy wywołują przewlekłe zmiany skórne ze świądem?
Przewlekłe zmiany skórne, które towarzyszy swędzenie, mogą mieć wiele przyczyn oraz skomplikowanych mechanizmów. Zrozumienie tych przyczyn jest niezbędne do właściwej diagnozy i skutecznej terapii. Poniżej przedstawiamy główne czynniki wpływające na te dolegliwości:
- przyczyny autoimmunologiczne,
- wpływ alergenów,
- wirusy,
- codzienne urazy skóry.
Choroby tkanki łącznej to przykłady autoimmunologicznych schorzeń, które mogą wywołać długotrwały stan zapalny. Objawia się on swędzeniem oraz wysypką. Ponadto, różnorodne alergeny, takie jak pyłki, kurz czy konkretne substancje chemiczne, także mogą wywołać dolegliwości. Te reakcje zachodzą z powodu nadwrażliwości układu immunologicznego na bodźce ze środowiska, co prowadzi do znacznego dyskomfortu.
Wirusowe infekcje, takie jak wirusy opryszczki, mogą powodować przewlekłe swędzenie oraz zmiany skórne. Są one efektem reakcji immunologicznej organizmu na obecność wirusa. Również mechaniczne uszkodzenia skóry, które mogą występować w trakcie codziennych czynności, mogą pogarszać jej stan, powodując podrażnienia oraz swędzenie. Warto zwrócić uwagę na materiały odzieżowe, ponieważ ich wybór może zminimalizować nieprzyjemne objawy.
Reakcja komórek zapalnych na różnorodne bodźce, w tym ukąszenia owadów, prowadzi do lokalnych zmian skórnych, charakterystycznych dla swędzenia oraz wysypki. Proces ten jest związany z wydzielaniem histaminy oraz innych substancji zapalnych, które skutkują odczuciem swędzenia. Dlatego istotne jest zrozumienie tych mechanizmów, aby pomóc w skutecznej diagnostyce i leczeniu przewlekłych zmian skórnych towarzyszących swędzeniu.
Jak przebiega diagnostyka i jakie badania pomagają w diagnozie przewlekłych chorób skóry?
Diagnostyka przewlekłych chorób skóry wiąże się z dokładnym wywiadem oraz starannym badaniem dermatologicznym. Istotnym etapem jest ocena skórnych wykwitów przez dermatologa, co umożliwia precyzyjne ustalenie diagnozy. W przypadku bardziej skomplikowanych sytuacji, lekarz może zlecić dodatkowe badania.
Gdy istnieje podejrzenie alergii, specjalista może skierować pacjenta na testy alergiczne, które pomagają w wykryciu czynników wywołujących objawy. Oprócz tego, badania immunopatologiczne odgrywają kluczową rolę w diagnostyce schorzeń skóry, w których mechanizmy immunologiczne mają istotne znaczenie. Umożliwiają one uzyskanie dokładniejszego obrazu zmian zachodzących w skórze.
W procesie diagnostyki dermatologicznej wykorzystuje się również obrazowanie. Przykładowo, dermatoskopia stanowi narzędzie do szczegółowego badania struktury skóry. Każdy krok w tej diagnostyce jest niezwykle ważny, aby skutecznie leczyć przewlekłe choroby skóry, które często objawiają się swędzącymi wykwitami. Ważne jest, aby pamiętać, że im bardziej szczegółowy wywiad oraz badanie, tym większa szansa na efektywne leczenie.
Jakie są objawy i leczenie najczęstszych przewlekłych chorób skóry: łuszczycy, egzemy i atopowego zapalenia skóry?
Objawy łuszczycy, egzemy oraz atopowego zapalenia skóry są zróżnicowane, jednak każda z tych dolegliwości ma jedną wspólną cechę: niesie ze sobą znaczny dyskomfort, który może wpływać na jakość życia.
Łuszczyca objawia się:
- czerwonymi plamami, które łuszczą się,
- pojawiając się na różnych częściach ciała, takich jak łokcie, kolana czy skóra głowy.
Egzema charakteryzuje się:
- intensywnym swędzeniem,
- zaczerwienieniem oraz
- pękającą, łuszczącą się skórą.
Atopowe zapalenie skóry powoduje:
- suche,
- silne swędzenie oraz
- pojawianie się zmian na skórze, w tym czerwonych plam i krostek.
Skuteczne leczenie tych schorzeń wymaga zastosowania odpowiednich terapii:
| terapia | wszystkie schorzenia | łuszczyca | egzema | atopowe zapalenie |
|---|---|---|---|---|
| glikokortykosteroidy | tak | tak | — | — |
| inhibitory kalcyneuryny | — | — | tak | tak |
| terapie UV | — | tak | — | — |
Kluczowe jest, aby proces terapeutyczny był dostosowany do indywidualnych potrzeb pacjentów i przebiegał pod czujnym okiem dermatologa. Najlepsze efekty daje połączenie różnych metod, co zwiększa szanse na długotrwałe zmniejszenie objawów oraz poprawę jakości życia. Warto pamiętać, że każdy przypadek jest unikalny, stąd tak istotne jest dostosowanie terapii do konkretnych wymagań każdej osoby.
Jakie objawy i leczenie dotyczą przewlekłej pokrzywki, świerzbiączki guzkowej, alergii i zakażeń grzybiczych skóry?
Przewlekła pokrzywka objawia się swędzącymi wykwitami, które mogą przybierać różnorodne kształty. Leczenie tego problemu zazwyczaj polega na stosowaniu leków przeciwhistaminowych, które skutecznie łagodzą nieprzyjemne objawy. Warto zauważyć, że:
- świerzbiączka guzkowa, pojawiająca się często po ukąszeniach owadów lub w wyniku kontaktu z alergenami, wywołuje swędzące guzki na skórze,
- inne formy alergii również mogą prowadzić do podobnych objawów,
- kluczowym elementem terapii jest zidentyfikowanie alergenów i ich unikanie.
Unikanie alergenów może znacznie poprawić skuteczność leczenia.
Z kolei zakażenia grzybicze skóry manifestują się swędzącymi plamami i zazwyczaj wymagają zastosowania specjalnych leków przeciwgrzybiczych, zarówno doustnych, jak i miejscowych. W przypadku wszystkich tych schorzeń niezwykle ważna jest diagnostyka, która nie tylko pozwala na skuteczne leczenie, ale również zapobiega nawrotom objawów. Jeśli zauważysz przeszkadzające przewlekłe swędzenie, warto skonsultować się ze specjalistą, który może zlecić odpowiednie badania. Przyznam, że w moim doświadczeniu, wczesna diagnoza zwykle prowadzi do szybszego oraz efektywniejszego wyleczenia.
Jakie są objawy chorób autoimmunologicznych skóry, takich jak pemfigoid pęcherzowy?
Objawy chorób autoimmunologicznych skóry, takich jak pemfigoid pęcherzowy, najczęściej objawiają się poprzez pojawiające się pęcherze. Te nieprzyjemne zmiany mogą być bolesne i prowadzić do owrzodzeń oraz bliznowacenia. Pęcherze zwykle można zauważyć na skórze brzucha, udach i w miejscach szczególnie narażonych na tarcie. Kluczową rolę w ich powstawaniu odgrywa reaktywność immunologiczna organizmu, co sprawia, że choroba ma przewlekły charakter.
W przypadku pemfigoidu pęcherzowego dochodzi do uszkodzenia połączeń pomiędzy skórą a jej głębszymi warstwami, co warsztatowo prowadzi do tworzenia pęcherzy wypełnionych płynem. Objawom towarzyszy intensywne swędzenie oraz dyskomfort. Gdy pęcherze osiągają dużą wielkość, mogą ulegać pęknięciu, co z kolei prowadzi do owrzodzeń, a te mogą sprzyjać rozwojowi infekcji. Dlatego ważne jest, aby jak najszybciej zabezpieczyć pęcherze, co może pomóc w uniknięciu komplikacji.
Leczenie chorób autoimmunologicznych, w tym pemfigoidu pęcherzowego, zazwyczaj obejmuje:
- stosowanie glikokortykosteroidów,
- aplikację innych leków o działaniu immunosupresyjnym.
Wczesna diagnoza oraz odpowiednia terapia są niezwykle istotne, aby zminimalizować ryzyko poważnych komplikacji oraz poprawić życie pacjentów. Regularne monitorowanie objawów i bliska współpraca z lekarzem mogą mieć istotny wpływ na efektywność leczenia.
Jak działają i kiedy stosować glikokortykosteroidy, inhibitory kalcyneuryny, terapię UV oraz inne metody leczenia?
Glikokortykosteroidy, inhibitory kalcyneuryny oraz terapie UV są kluczowymi metodami w leczeniu przewlekłych chorób skóry, w szczególności tych towarzyszących swędzeniu. Działanie glikokortykosteroidów bazuje na ich właściwościach przeciwzapalnych, co pozwala na skuteczne łagodzenie objawów takich schorzeń jak:
- egzema,
- łuszczyca.
Stosowanie tych leków powinno odbywać się zgodnie z zaleceniami lekarza, ponieważ odpowiednia dawka i czas terapii są ściśle związane z charakterystyką i ciężkością choroby. Należy jednak pamiętać, że długotrwałe stosowanie glikokortykosteroidów może prowadzić do działań niepożądanych, dlatego regularne wizyty u specjalisty są niezwykle istotne.
Inhibitory kalcyneuryny stanowią bezpieczną alternatywę dla sterydów i są szczególnie polecane osobom, które doświadczyły skutków ubocznych związanych z glikokortykosteroidami. Przykłady to:
- takrolimus,
- pimekrolimus.
Te inhibitory również mają działanie przeciwzapalne i są korzystne w długoterminowym leczeniu, ponieważ wiążą się z mniejszym ryzykiem działań ubocznych niż sterydy.
Terapie UV, takie jak UVA, UVB i PUVA, odnoszą się głównie do leczenia łuszczycy oraz innych schorzeń skórnych. Terapia UVB często przynosi zadowalające efekty w łuszczycy, natomiast PUVA, łącząca promieniowanie UVA z substancją świetlouchulającą (psoralenem), zazwyczaj stosowana jest w trudniejszych przypadkach. Kluczowe jest, aby terapie UV były prowadzone z odpowiednim nadzorem, co minimalizuje ryzyko uszkodzenia skóry.
Wybór odpowiedniej metody leczenia powinien być zawsze dostosowany do indywidualnych potrzeb pacjenta, biorąc pod uwagę rodzaj oraz stopień zaawansowania choroby. Dlatego wskazana jest konsultacja z dermatologiem w celu opracowania najlepszej strategii terapeutycznej. Współpraca z lekarzem pozwala na elastyczne dopasowanie leczenia do zmieniających się potrzeb pacjenta.
Jak zapobiegać mechanicznym uszkodzeniom i pogarszaniu stanu skóry?
Aby skutecznie chronić skórę przed mechanicznymi uszkodzeniami oraz poprawić jej kondycję, warto zrezygnować z drapania. Również istotne jest stosowanie odpowiednich nawilżaczy, które pomagają zachować skórę w dobrej formie i elastyczności. Regularne nawilżanie może znacznie zredukować ryzyko stanów zapalnych i podrażnień.
Należy również unikać substancji drażniących oraz alergenów, które mogą powodować pogorszenie stanu skóry i wywoływać niepożądane reakcje. Z tego względu warto zainwestować w dermatologiczne kosmetyki, które są hypoalergiczne i opracowane z myślą o wrażliwej skórze. Takie podejście może przynieść znaczące korzyści.
Oprócz tego, regularne wizyty u dermatologa pozwalają na bieżąco monitorować kondycję skóry oraz wcześnie identyfikować ewentualne problemy. Specjalista może zaproponować odpowiednie procedury, które pomogą zminimalizować mechaniczne uszkodzenia. Szybkie działania są kluczowe dla zapewnienia zdrowia skóry.
- unikać substancji drażniących,
- stosować nawilżacze,
- korzystać z hypoalergicznych kosmetyków,
- wizyty u dermatologa.
Jak interpretować symptomy suchości, łuszczenia, zaczerwienienia i obrzęku skóry?
Objawy takie jak suchość, łuszczenie, zaczerwienienie czy obrzęk skóry mogą świadczyć o różnych dolegliwościach dermatologicznych. Kluczowe jest, aby uważnie je obserwować i rozumieć okoliczności ich występowania. Mogą to być na przykład:
- atopowe zapalenie skóry,
- egzema,
- łuszczyca.
Kiedy skóra staje się sucha, jej wrażliwość wzrasta, co sprawia, że łatwiej ulega podrażnieniom. Łuszczenie często towarzyszy zaczerwienieniu, które może sugerować stan zapalny. Również obrzęki zasługują na uwagę, gdyż mogą być oznaką reakcji alergicznych lub infekcji.
Jeśli zauważysz te objawy, warto udać się do dermatologa. Taki specjalista pomoże zidentyfikować przyczynę dolegliwości i zasugeruje odpowiednie metody leczenia oraz pielęgnacji. Na przykład,:
- właściwe nawilżenie,
- stosowanie odpowiednich kosmetyków mogą znacząco poprawić kondycję Twojej skóry.
Pamiętaj również, aby wybierać produkty, które nie zawierają substancji mogących wywoływać podrażnienia.












Najnowsze komentarze